筋骨格系の病気を管理する際、臨床家が「0か100か」のアプローチを取ることがよくあります。
つまり、筋骨格系の問題を抱えて来院する患者全員にエクササイズプログラムを処方するか、あるいは運動療法をほとんど使わないか、という両極端の臨床家が存在します。
どちらか一方に固執すると、結果が期待通りにならないことが多く、最も重要なことには、患者にとってその影響が大きいということです。
この記事では、臨床現場で得た洞察や、より細かなアプローチを取り入れ、プログラムを改善するためにできることを紹介します。
まず取り組むべき課題は、エクササイズや運動療法が何を指すのかを再定義し、臨床現場でどのように適用されるかを明確にすることです。
臨床家が陥りがちなのは、その病理に対する典型的な筋力トレーニングやジムでのエクササイズが必要だと考えてしまうことです。例えば、アキレス腱症にはエキセントリックカーフレイズ、足底筋膜症には高負荷の筋力トレーニング、などが挙げられます。これらは有効なリハビリ運動であることに違いはありませんが、場合によっては逆効果になることもあります。
エクササイズや運動療法はあらゆる動きを含みます。それがメカノセラピーになりうるかどうかは、私たちの臨床的な判断とその処方次第なのです。
メカノセラピー
「運動療法は、損傷した組織を修復または再形成するために処方される」
カーン(2020)
以下のすべてが、特定の治療目標を達成するために処方される場合、メカノセラピーと見なすことができます。
- 週3回、各20分間のウォーキング
- 片足でのカーフレイズを25回、4セット
- 7分/kmペースで10分のジョギングウォームアップ – 40mスライドを3回 – 6分/kmペースで20分間ランニング、5分、10分、15分の地点で4:45分/kmのサージを3回 – 10分間のクールダウン
これらのうち、多くの臨床家がリハビリと認識するのは1つだけですが、実際にはどれもリハビリなのです。
運動療法を処方する際に、もっとバランスの取れたアプローチを取り、両極端に走らないようにするにはどうしたらいいのでしょうか?
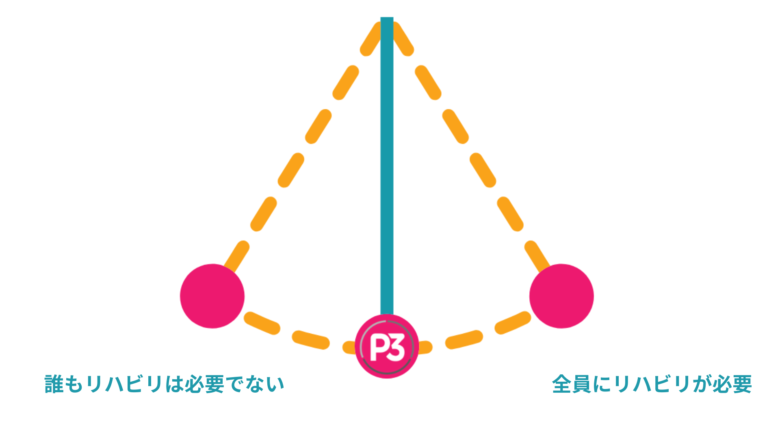
極端な思考の問題点
振り子の両極には、よくある2つの典型的なシナリオが存在します。
最初の問題は、すべての筋骨格系の症状にリハビリ運動が必要だという思い込みに陥ってしまうことです。
この考えが問題になるのは、一部の患者に対して運動を過剰に行わせることで、かえって症状を悪化させる可能性があるからです。
2つ目の問題は、誰にも何も処方しないという過ちです。代わりに、ただ休むように言ったり、「この動作をやめてください」とだけ勧めたり、根本的な問題に触れずに症状だけを緩和する受動的な治療に依存し、結果的に治療が延々と続くループに陥ることになります。ビジネスにはいいかもしれませんが、患者にとっては良くないでしょう…
もちろん受動的な治療にも役割はありますが、病理の治療において目標は身体的あるいは心理的な機能を向上させることであり、受動的治療はただ症状を緩和するためではなく、治療の最適な機会を広げるために使われるべきだと思います。
この結果、運動が不足し、かえって怪我を長引かせることになりかねません。
臨床の場では、患者が何を求めて治療に来たのかをより深く話し合えば、単なる症状の治療にとらわれずに、根本的な問題にアプローチすることができます。実は、症状そのものが患者が診察を受ける本当の理由ではないことが多いのです!
記事:「蒔かぬ種は生えぬ-良問から生まれる結果とは-」- 詳細はこちら↓

どちらの方向に進むべきか、どうすれば判断できるでしょうか?
一度立ち止まって、私たちが向き合っている筋骨格系の症状について考え、既往歴を見直すことで、進むべき方向がすぐにわかることがあります。
「誰も運動療法を受けない」方向に振り子が傾いている場合は、単に運動を促すだけで解決しやすいと言えるでしょう。
臨床家がよく直面する問題は、どの動作や運動をどのくらい推奨すれば良いのか、という点です。
ケーススタディ
ケース1:長年走ってきたランナーが、最近ランニングの頻度を週3回から4回に増やし、6〜8週間後にアキレス腱の中間部に症状が出てきたケースです。
この場合、ランニング負荷を一部減らし、少しずつ負荷を再導入するだけで十分なことが多いでしょう。
万が一このアプローチがうまくいかず、耐性ギャップが残る場合は、その差を埋めるために運動療法を取り入れることも考えられます。
記事:「リハビリにおける「少ないほど効果的」とは」- こちらから読む↓

ケース2:普段あまり運動していない人が、ウォーキングを再開したいと思っています。
1時間のウォーキングを試みるとアキレス腱が炎症を起こし、1週間休んで回復してから再度ウォーキングを試みるものの、再び炎症が発生します。この繰り返しです。
このケースでは、ブームバストサイクルの軽いバージョンと言えます。
ここでは、短時間の活動をより頻繁に行い、その後クライアントが目指す60分のウォーキングに徐々に移行していくアプローチが適しているでしょう。
一部の臨床家が見逃してしまうかもしれない点は、特定の従来型のリハビリ運動を処方していなくても、これは紛れもなく動作の処方であり、つまり運動療法、動作療法、すなわちリハビリなのです。
記事:「高齢患者のための運動療法の重要性」- こちらから読む↓

ケース3:長年のランナーがアキレス腱の中間部に慢性的な症状を抱えていて、徐々に機能が低下しているケースです。
多くの受動的治療や整形的な介入、フットウェアを試したり、ランニング負荷を徐々に再導入してみましたが、目標の走行距離に戻れません。
この経緯から、この患者には耐性ギャップが生じており、治療を続けても耐性が低下していると言えるでしょう。
例えば、以前は10km走れたのが、7km、さらに5kmと短くなっています。
このランナーはフラストレーションを感じ、絶望し、もう二度と走れないのではないかと感じています(実際には、走れなくなることはほとんどありません!)
このようなケースでは、初めからエクササイズを処方することが効果的でしょう。
それは身体的・心理的な耐性を向上させるためです(「どんどんできなくなっている」と感じている人に対しては、できないことではなく、できることに焦点を当ててもらうことが重要です)。
記事:「身体負荷の許容量を超えた先とは?」 – こちらから読む↓

臨床でのヒント
既往歴
1.問題が発生してからどのくらい経っていますか?
症状が長引くほど、運動療法が必要になることが多いです(例外もありますが、目安として覚えておくと良いでしょう)。
2.診察の8〜12週間前、どのような活動を行っていましたか?
何かその期間で変化があれば、それに対応することから始めるのが一般的です。
3.負荷に関する何か(靴、路面、トレーニング強度など)に変化はありましたか?
アプローチは上記の2番と同じです。
4.負荷の分布はどのような感じですか?(まれに大きな負荷がかかるのか、それとも高頻度で回復時間が少ないのか)
もしブームバストの場合は、低負荷を高頻度で行うことが有効です。逆に、負荷が高頻度で回復が少ない場合は、回復時間を増やし、現在の負荷を減らすことが効果的でしょう。
5.主観的な耐性ギャップ – やりたいことと、今できることの差はどのくらいありますか?
症状にとらわれず、機能面で考えてみましょう。
臨床評価
機能テストによって、どんな耐性ギャップがあるのかを明確にします。
例えば、とある動きができない場合、
その動作のどのレベルまでできるか?
走れないならジョギングはできるか?
ジョギングが無理ならホッピングはどうか?
ホッピングが無理ならジャンプ?
ジャンプができないならテンポよく両足でカーフレイズができるか?
といった具合です。
これらのヒントが役立てば幸いです。
オーストラリア足病医学会公認の「運動療法理論」を学びたい方へ
まだ日本ではまったく知られていない「運動療法理論」が学べるプログラム、それが足病学臨床マスタープログラムVol.1[運動療法]です。世界基準の治療ガイドラインをもとに、足病学から運動療法、患者教育まで幅広い内容について学習することができるエビデンスベースのオンライン学習プログラムです。ぜひ詳細を確認し、あなたも下肢障害のエキスパートになってください。
![足病学マスタープログラム Vol.1 [運動療法]](https://podiatry.tokyo/wp-content/uploads/2024/09/オンライン足病学教育プログラム-68414411c441c.jpg)

