足病医療者(ポダイアトリスト)として駆け出しの状態であるときや、あまり見ない疾患に遭遇したときのように手を持て余す事態に遭遇するときがあります。
この「忙しすぎる」状態が、臨床推論を誤った方向に導き、時間・お金を無駄にし、回復時間の遷延、イライラを募らせ、患者との関係がズタズタに破壊されてしまう場合があります。
今日は、基本的な臨床推論の為のフレームワークを示すことで、筋骨格系の疾患の診断能力向上を図っていきたいと思います。
診断学、何を、どのようにして、なぜ
正確な診断をするときは、以下の事柄にこたえなければいけません。
どの構造(複数の可能性あり)が関わっているのか?
そのケガはどのようにして起こったのか?
なぜケガが起こったのか?
どの構造(複数の可能性あり)が関わっているのか?
この質問に答えるには
1)病歴聴取のスキルを上げる
病歴聴取の項目が挙げられます。
場所、性状、時間、きっかけ、機能制限、過去のケガと健康状態、軽減因子、悪化因子
2)解剖に関する一通りの理解
解剖の知識を整理することは、有効で整合性のとれた臨床推論をする鍵となります。
解剖学的フレームワーク
その疾患に関連している可能性のある解剖学的構造を検討することは効果的な出発点です。
深くから検討、あるいはその逆どちらも効果的です。いずれにせよ、関係する各構造を確実に考慮することが大事です。
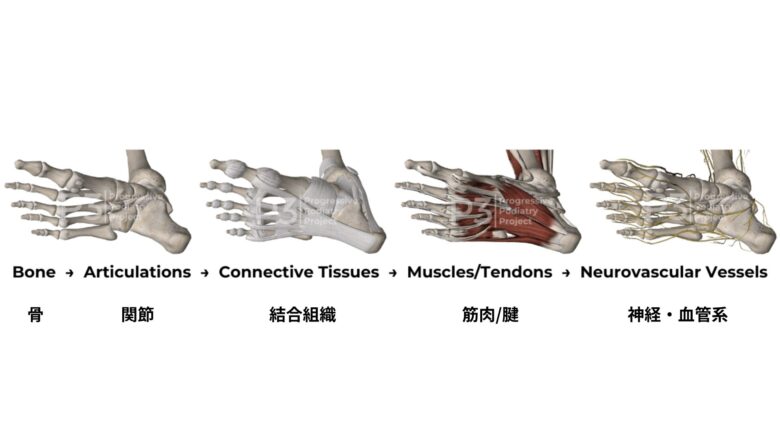
1)その領域にある骨は何か?
2)関節は何があるか?
どのような関節面が位置するのか
3)この領域の結合組織は何か?
関節包、靭帯、滑液包、筋膜など
4)この領域の筋肉は何か?
腱は何がある?
どの筋肉と腱が交差するか?
5) この領域の神経・血管系は?
神経、血管、リンパ
そのケガはどのようにして起きたか?
ケガの仕組み
ケガの仕組みを探ることで、関連する可能性のある構造物を精査できます。
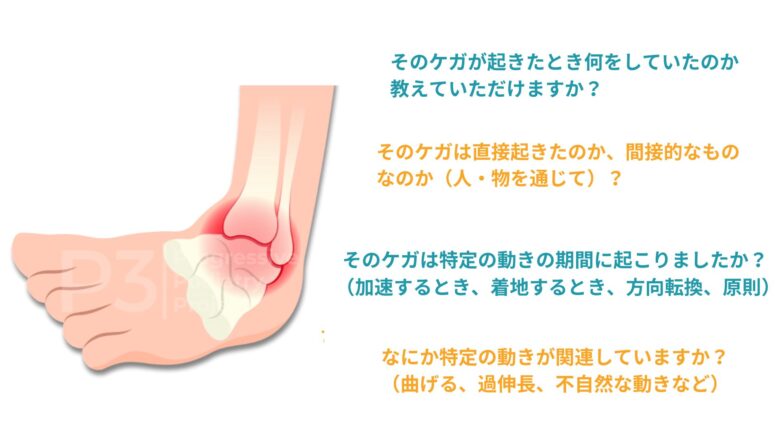
ケガのメカニズムを分析することは;
a) いま取り扱っているのは急性あるいは慢性あるいは再燃したケガなのか理解できる。
b) ケガの可能性がある組織がより明確になる。
これらの事実は可能な治療介入の選択とタイミングに大きな影響を及ぼします。
例えば、外側靭帯に対する足関節内反捻挫の3週間後に患者がびまん性の後ろ足痛を訴えるかもしれません。最初は外側足関節靭帯が問題を起こしていると考えるかもしれません。しかし、足の動作分析(例:内がえし、外がえし、背屈、底屈など)を行なった結果、患者が後ろ足内側の違和感を訴えたとき、距骨棘骨折、三角靭帯損傷、距骨および/または関節軟骨の損傷などを考慮する必要があるかもしれません。
解剖学的フレームワークを拡張し、ケガのメカニズムと紐づけることで、機能解剖学的フレームワークを臨床的評価で用いることが可能です。
臨床評価で機能解剖学
機能解剖学は組織の位置にとどまらず、様々な動作でどのように負荷がかかるのかを考慮します。
関節を屈曲/伸長、内旋/外旋するときは、組織(骨、関節面、結合組織、筋肉/腱、神経など)は張力や荷重にどのように応答しているのか?

先ほども述べたとおりですが、機能解剖学は治療の選択や時期を決めるのに重要な役割を持ちます。
先ほどの足首捻挫の例を用いると、臨床的評価を通じて骨・関節のケガを疑ったときは、より深刻な疾患を除外あるいは考慮した状態でリハビリプログラムを作成可能です。
なぜケガしたのか?
ケガの深刻度とタイプを調べることで、なぜそのケガが起きたのか初回あるいはその後の治療で探索することができます。
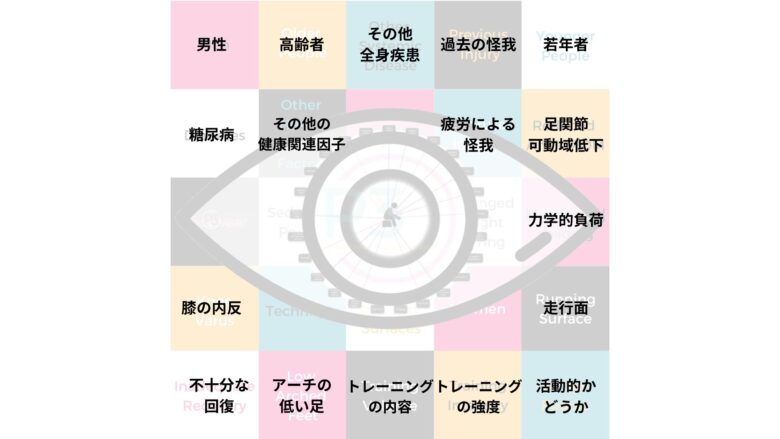
この「なぜ」は内的・外的要因のどちらも存在し、これらの因子を調べることは個別化された治療計画を作るうえで重要になります。
筋骨格系の病因学は力学的負荷と個別のリスクファクターの相互作用によります。
ケガの「なぜ」を探ることで、なぜ一通りの治療あるいは介入が全員に効かないのかわかるようになります。
リスク因子を探ることは今現在期待できることを超える成果が期待できます。
今回の記事ではケガの初期段階で最善の評価をすることで、即効性のある正確な診断をし、患者が正しい軌道に乗れるようにサポートする方法をお伝えしました。
その他、助けになる教材を以下に挙げておきます。





オーストラリア足病医学会公認の「運動療法理論」を学びたい方へ
まだ日本ではまったく知られていない「運動療法理論」が学べるプログラム、それが足病学臨床マスタープログラムVol.1[運動療法]です。世界基準の治療ガイドラインをもとに、足病学から運動療法、患者教育まで幅広い内容について学習することができるエビデンスベースのオンライン学習プログラムです。ぜひ詳細を確認し、あなたも下肢障害のエキスパートになってください。
![足病学マスタープログラム Vol.1 [運動療法]](https://podiatry.tokyo/wp-content/uploads/2024/09/オンライン足病学教育プログラム-68414411c441c.jpg)

