臨床家としての我々の最終的な目標は、患者に最善の医療を提供し、患者が抱える問題の克服を支援することです。
筋骨格系のけがは一つとして同じものはありません。
各患者の臨床症状には、様々な要素が組み合わさっています。たとえば、生理学的特性やリスク因子、心理/社会的要素、組織の耐性、既往や運動歴、機能的な目標(目標としたい運動量運動機能)、健康リテラシーや信念など、人によって様々です。

患者一人一人の症状が異なるため、その多様性に応じた治療アプローチが求められます。
**このトピックで私たちは筋骨格系の病理管理の観点で議論を進めています。**
従来、「画一的な」治療プロトコルは、そのシンプルさと適用しやすさから広く採用されてきました。しかし、これらの「one-size-fits-all (誰にでも適応する)」戦略は、個々の患者の特性を考慮できていないことがよくあります。
今なお、多くの臨床家が時間短縮や「標準化された医療」を提供する目的でこの「型にはまった」アプローチを採用していますが、両者には明確な違いがあります。
本日は「型にはまった」アプローチと標準化されたアプローチの違いについてお話ししたいと思います。両者の違いとその適用法については、しばしば混乱や誤解がが生じることがよくあます。また、標準化できる部分と個人に合わせて対応が必要な部分についても考えていきます。
「型にはまった」アプローチに頼らずとも、患者のニーズに応じたユニークで高品質な標準化された医療を提供することは可能です。
型にはまったプロトコルvs 標準化されたケア
型にはまったプロトコルvs 標準化されたケアについて話す際、その違いを理解することは非常に重要です。
これにより、治療に反映させ、そして改善することができます。
しかし、標準化されたケアと型にはまったプロトコルの理解が混同されているという問題があります。
型にはまったプロトコルは通常、予め定められた一連の手順にに従い、すべての患者が同じ治療には同じように反応するという前提、または期待のもとに進められます。
「型にはまった」という表現で私は何を意味しているのでしょうか?
それは、画一的なスクリプトや、決まった診察手順、そして大量に配布される事前印刷されたエクササイズシートのことを指します。
このような硬直性は、人間の健康や体験の複雑さ、個性を考慮していません。
一方、標準化されたケアは、柔軟性と適応性を持ち合わせています。この違いを理解することは非常に重要です。標準化されたケアは、一貫して高品質なケアを提供することであり、決して全員に同一のケアを提供することではありません。
型にはまったプロトコルの限界
個々の患者の状況に関係なく、特定の症状の治療に固定的なアプローチや手順を用いることは、医療においては時に有効な場合があります。しかし、これらはしばしば患者ケアにおける重要な側面、すなわち個別化を見落としがちです。
先に述べたように、個々の症状に影響を与える要因の組み合わせは複雑であり、多くの場合、個別化されたアプローチを必要とします。
慢性または複雑な筋骨格系疾患を抱える患者は、しばしば彼らが複数の臨床家にかかっており、フラストレーションが溜まっている様子が見受けられることがあります。
さらには、心理的・行動的な障壁がますます深まっている可能性もあります。
慢性で複雑な筋骨格系疾患の治療を望まない臨床医やクリニックがあることは理解できます。
しかし、患者からお金を受け取る以上、私たちは彼らに対して責任持って治療を提供する義務があり、患者をそれぞれ個性ある個別の存在として扱うべきだと私は考えます。
型にはまったアプローチは、時間と費用を節約する目的で採用されることが多いくあります。しかし、このようなアプローチに対する多くの患者の反応(治療効果)を振り返ると、実際にはその逆、つまりより多くの時間と費用を結果的に費やしてしまっているかもしれません。
治療フレームワークの力
もし治療を成功に導きたいのであれば、治療フレームワークは間違いなく選ぶべきアプローチです。
厳格なプロトコルとは異なり、フレームワークは治療の方針のみを提供します。フレームワークは、臨床医が患者のニーズに応じた治療を行う手助けをする一方で、臨床家が各々の患者の状況に応じた治療を行えるよう、治療を調整することに制限を加えません。
フレームワークに基づく治療は各々の患者独自のニーズが十分に検討されるため、医療における公平性を促進します。これに対し、画一的なプロトコルは個人差を見過ごし、結果的に健康格差を助長することがあります。
フレームワークに基づく治療は、公平性に加え、倫理的な側面もあります。
患者一人一人に応じたアプローチを採用することで患者の自己決定権の原則に沿った治療が可能になり、患者を固有のニーズ、価値観、目標を持つ個人として尊重することができます。
個別化と治療成果
治療の効果は、その治療に対する個人の関与やアドヒアランス(治療遵守)の度合いに左右されます。
患者の個々の状況(怪我の種類、ライフスタイル、社会的要因、職業的要因や治療目標など)を考慮し、患者自身が治療方針に対して意見を述べる機会が与えられると、患者のアドヒアランスが高まることはよく知られていることです。
画一的なプロトコルや「患者は臨床家の制定したこの治療方法に従うべき」という前提から離れ、個別化された治療を行うことで、患者自身の積極的な関与を促し、それによりアドヒアランスが向上します。
結果として、治療結果の改善につながるのです。
効果的なフレームワークの作成
効果的な治療フレームワークを構築するには、標準化と個別化のバランスを取ることが必要です。
個人にあわせた治療フレームワークを開発するための実践的なヒント
現在の最も推奨されるガイドラインの活用
最も推奨されるガイドラインは、通常、最新の文献と専門家の推奨事項を統合したもので、評価、診断、エビデンスに基づく治療方法を網羅しており、治療フレームワークを作る際の優れた出発点となります。
足首の捻挫(2018年)
足底の踵部痛(2021年)
アキレス腱症(2021年)
しかし、ガイドラインはあくまでガイドラインであるという点に注意する必要があります。つまり、盲目的に従うのではなく、あくまで一般的な推奨事項であるということです。なぜならば、ガイドラインに盲目的に従うと、私たちが避けようとしている画一的なアプローチの問題が再び発生してしまうからです。
この点を補足するために、オランダのアキレス腱症に関する多職種ガイドライン(2021年)におけるエクササイズの進行方法を例に挙げます。
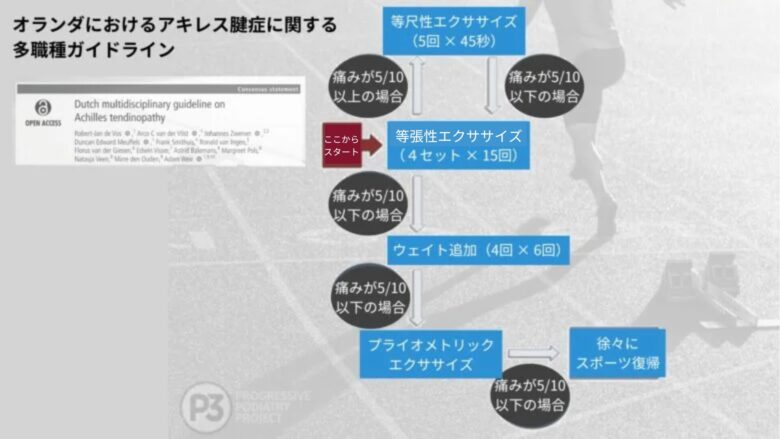
このガイドラインは最新の負荷プログラムの理解に役立つ一方で、リハビリにおいて過剰な負荷や不十分な負荷をかけてしまうというリスクもありえます。
これは、先日チャールズ・スタート大学((Albury-Wodonga) で開催した2日間のリハビリテーションプログラミング ワークショップで、出席した足病医療者(ポダイアトリスト)たちと話し合った内容です。
ある参加者から次のような質問を受けました:
「ガイドラインに既にプロトコルがあるのに、なぜアキレス腱の負荷耐性を判断するためのさまざまな機能テストや類似のエクササイズをたくさん紹介し、さらにエクササイズを修正するための9つの投与変数について説明しているんですか?」
(この質問の背景には、ガイドラインに沿ったプロトコルだけで十分だという考え方がありますが、実際にはその先に考慮すべきことがいくつもあります。)
たとえば、次のような疑問が出てきます:
どのような等張性エクササイズから始めるべきか?
もし4セット15回のエクササイズが症状を悪化させた場合、どう対応するか?
どのような等尺性エクササイズに戻るべきか?
5セット45秒の等尺性保持ができない場合、次に何をするべきか?
(このような具体的な質問に対応するためには、単なるガイドラインの枠を超えて、個別化されたアプローチが必要なのです。)
患者一人ひとりに合わせた治療を行うには、患者の症状(機能的/負荷耐性)を考慮し、その症状に合わせた運動の処方量と、患者の目標や望む活動量を把握する必要があります。
オランダのアキレス腱症に関する多職種ガイドライン(2021年)は非常に有効なガイドラインを提供していますが、患者のそれぞれのニーズに応えるためには、個別化を無視することはできません。
足底腱膜炎の治療ガイドラインについても同様のことが言えます。ある患者にとってはコアアプローチが適していない場合もありますが、他の患者にとっては完璧に適している場合もあります。
ここで最も重要なことはは、治療ガイドラインは、現在自身のおこなっている治療を振り返り、エビデンスに基づいた新しいアプローチを導入し、効果がほとんどない、あるいはまったくないことが証明されているアプローチから離れ、患者一人ひとりに合わせた治療プログラム制作するのに役立つということです。
コミュニケーションとコラボレーション
患者のニーズや目標についてオープンなコミュニケーションを取り、協力的なアプローチを採用することで、患者の積極的な参加とアドヒアランス(治療尊種)の向上が期待できます。
また、それにより我々の治療プログラムが単に患者の身体的な症状だけでなく、患者全体に目を向けたものになります。つまり、心理的な側面や生活習慣、過去の経歴、個々の好みなども含めて、総合的に配慮することができるということです。
定期的な見直し、修正、再検討
これらは、個々の患者とその治療管理に適用されるだけでなく、治療のフレームワークにも適用されます。
エビデンスは絶えず進化しています。私たちも同様に進化していく必要があります。
患者の治療計画に関しては、確立された大きな目標を設定し、必要に応じてそれを小さな目標に分けることで、進捗状況を随時確認し、状況に応じて計画を迅速に調整できるようにすることで、患者中心の医療を行うことができます。
治療フレームワークに関しては、エビデンスは常に進化しています。
新しい治療法が登場したり、既存の治療に関する新しいエビデンスが出てり、ガイドラインが改訂されることがあります。
これらは全て、臨床家が最善の治療を行うためのものです。
新しいガイドラインが出た際には、既存のフレームワークを見直し、修正を加えることで、常に患者に最善の治療を提供できるエビデンスに基づいたフレームワークを構築することができます。
標準化できる要素 vs 個別化できる要素
標準化できる要素
- 管理フレームワーク(治療の枠組み)
- 診断基準および治療の開始基準
- 手順とプロトコル
- 記録管理
- 患者に対する説明
- 臨床安全対策
- 医療倫理および行動原則
個別化できる要素
- 治療計画
- 運動の処方量
- 患者教育の教材
- 患者の目標および優先事項
この記事が皆さんにとって臨床の現場で役立つ情報を提供できたことを願っています。
オーストラリア足病医学会公認の「運動療法理論」を学びたい方へ
まだ日本ではまったく知られていない「運動療法理論」が学べるプログラム、それが足病学臨床マスタープログラムVol.1[運動療法]です。世界基準の治療ガイドラインをもとに、足病学から運動療法、患者教育まで幅広い内容について学習することができるエビデンスベースのオンライン学習プログラムです。ぜひ詳細を確認し、あなたも下肢障害のエキスパートになってください。
![足病学マスタープログラム Vol.1 [運動療法]](https://podiatry.tokyo/wp-content/uploads/2024/09/オンライン足病学教育プログラム-68414411c441c.jpg)

